今回は緑内障診療に欠かすことができない眼圧に関してお話いたします。緑内障の治療で最も重要なのは眼圧を下げることです。眼圧が最大の危険因子であって,唯一の治療方法が眼圧下降治療です。高い眼圧が視神経に損傷を引き起こすため、眼圧を適切な範囲に維持することが非常に重要とされています。
その眼圧に関して外来では様々な質問を受けます。
眼圧ってなんですか?という質問からはじまり、眼圧は低ければ低い方がいいの?とか今日は眼圧が高かった、目薬変えなくていいの?緑内障の診断を受けたけど眼圧が正常値なら目薬しても意味ないんじゃないですか?健康診断で一度も眼圧で引っかかったことがない、なのになぜ私は緑内障なのですか?
というような質問です。皆さんも一度は思った事があるかもしれません。
今回は緑内障治療にかかせない眼圧に関してお話しいたします。
①まず眼圧ってどのようなものなのでしょうか。
眼圧とは、簡単にいうと目の硬さを意味します。よく聞かれますが、血圧とは全く関係がありません。血圧が高いから眼圧も高いのですかと聞かれることがありますが、そのような関連性はありません。眼圧は、
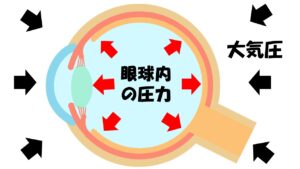
大気圧と眼球内の圧力の差で計測されます。大気圧
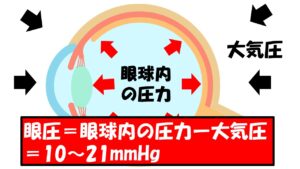
よりも僅かに高く、正常眼圧は10~21mmHg、平均値は14ぐらいです。
眼球内の圧力が一定に保たれているのは、眼球内で房水
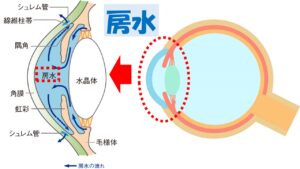
(ぼうすい)というお水が一定量作られ、同じ割合で排水されるように循環しているからです。この眼球の前側の部分に流れている房水の量によって眼圧が決まります。眼球内で最も容積を占める部分は硝子体
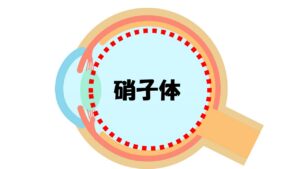
というゲル状の組織で、眼球の8割しめています。よく調べている患者さんからは硝子体も液体ですよね、眼圧に影響しているのではないですかと質問頂くことがありますが、硝子体

の容積はほとんど変わらないので眼圧には影響していません。もちろん糖尿病などによって眼底出血をしていたりする場合は硝子体が関係してくる場合がありますが、日本人に多い正常眼圧緑内障には硝子体は関与していません。房水
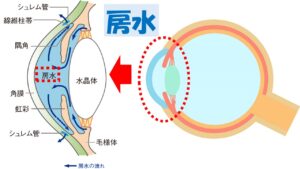
という眼球の前方で循環しているお水の量によって眼圧が決まります。
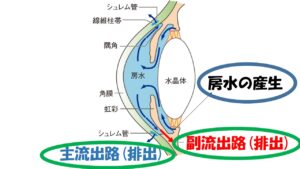
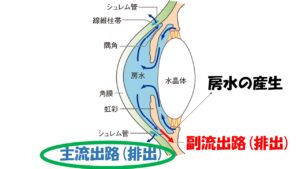
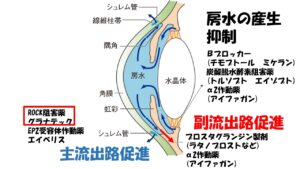
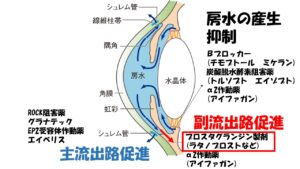
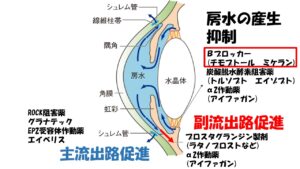
②その房水
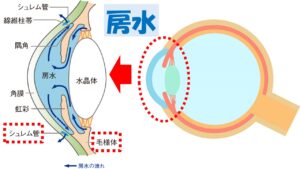
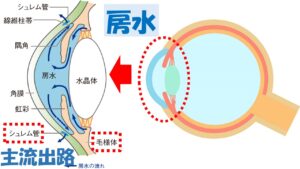
は毛様体という組織から産生され、眼内を循環し、シュレム管という排出管、そして上強膜静脈という静脈へと流出する①主流出路
、虹彩の根元の部分
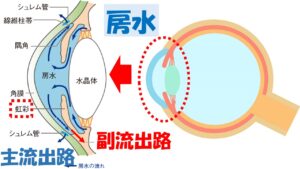
から毛様体の筋組織の間を通って眼外に流出する②副流出路の 2 つの 経路があり、眼の外へと流れていきます 。房水
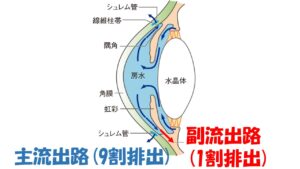
の約90%は主流出路から残りの10%は副流出路から流出しています。
眼圧が上昇
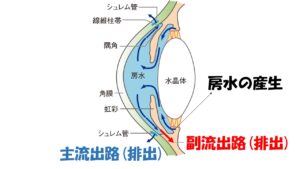
するのは①お水
がたくさん作られるか、それとも②排出路
に問題があるのか、③また
はその両方かのいずれかなのですが、日本人
に多い正常眼圧緑内障は排出に抵抗がある、すなわちお水が上手に排出されていないという事が主な要因です。排出路には主流出路と副流出路、2つありますが、この内主流出路のシュレム菅という部分に問題があると考えられています。
緑内障点眼の効果の出方もこの房水動態に沿って3つに分かれます。
①毛様体からの房水産生抑制、②主流出路の房水流出促進、③副流出路からの房水流出促進、の 3 つに分けられます。既存の点眼薬はすべてこれら 3 つのうちどれかもしくは 2 つ以上の作用機序をもって眼圧を下降させます。
それぞれの薬
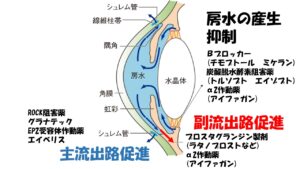
の作用をみるとこのような感じです。お水ができるのを抑えるもの、排出を促すもの、その両方をもっているものに分かれます。
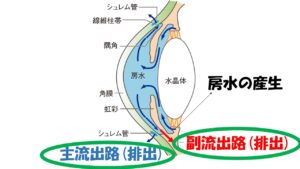
正常眼圧緑内障は主流出路、
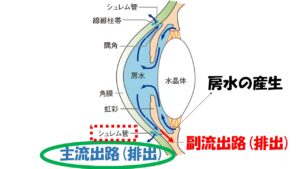
シュレム管という排出管に流出の抵抗があることで知られています。
それなら主流出路の排出を促進するものがいいと思われた方もいるかもしれません。ところが主流出路を刺激する目薬で代表的なものにグラナテック
という日本で開発された目薬がありますが、すごく下がる目薬ではありません。主流出路の改善、すなわちシュレム菅の改善は薬物では中々難しいとされています。
ではどの経路が一番眼圧下降効果が期待できるのかというと主流出路
を促進させるものではなく、副流出路を促進させるものです。中でもプロスタグラン製剤が最も強力です。プラスタグランジン製剤にはラタノプロスト、トラボプロスト、タフルプロスト、ビマトプロスト、エイベリスといった目薬があります。眼圧下降効果が単剤では最も強力で、全身への副作用がまずありません。ただしエイベリスを除いた点眼薬にはまつ毛が伸びたり、皮膚が黒ずんだり、まぶたが窪んだりといった目局所の副作用が出ることがあります。
②プロスタグランジン製剤の代わりに
チモロール、カルテオロールといった交感神経のβ受容体遮断薬が第一選択となる場合もあります。ノンレスポンダーといって、プロスタグランジン製剤が効きにくい方もいるかたもいるので変わりにこちらが選ばれる事があります。こちらは房水の産生を抑制する目薬です。プロスタグランジン製剤と違い目への黒ずみ、まつ毛が伸びるといた副作用はありません。しかし喘息や心疾患に持病がある方には使えません。ご高齢の方は何らか持病をお持ちの方が多いので、これらの目薬が選ばれない場合があります。
緑内障目薬は
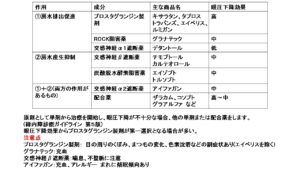
このプロスタグランジン製剤またはβ遮断薬から選ばれることが多く、第二選択としては、アイファガンのα2 作動薬、グラナテックという目薬、エイゾプト、トルソプトといった炭酸脱水酵素阻害薬、または合剤といって二つの薬が1つになったものが選ばれます。
これらの点眼薬の眼圧下降効果はだいたい中程度、チモプトールやミケランといったβ遮断薬と同じぐらいです。
緑内障の薬物治療は点眼だけでなく内服薬もありますが、多くの症例では点眼のみです。内服薬にはダイアモックスというものがあります。眼圧下降は強力です、目薬を何本かさしてこれ以上もう下がらないなという方でもこれを飲むともう一段階更に眼圧が下がります。しかし副作用が強いです。体の電解質のバランスを崩して、利尿効果を促して眼圧を下げるものなのでめまい、ふらつき、嘔吐、しびれなど様々な症状がでます。体への負担が大きいので習慣的に飲むものではありません。手術までのつなぎとか、急性緑内障発作や一時的な高眼圧に対して即座に眼圧を下降させる必要のある場合に用いられます。そのため点眼による局所投与が治療の基本となります
眼圧測定では、眼に計測器を直接当てて計測する

「接触型」や、空気を用いて測る「非接触型」などの測定方法によって眼圧を計測します。正確性が高いのはゴールドマンの眼圧測定、接触型というものです。非接触型の目に風を当てる眼圧検査は、苦手な人も多いように思いま
す。実際「あの風が出てくる検査、苦手なので先生に直接測ってほしい」と言われる方多いです。眼圧は力むと眼球に余計な圧力が加わるので高くでます、空気で測ると22、23と高めの人がゴールドマンで測ると12ぐらいで全然低かったということは普通によくあります。空気の眼圧検査が苦手な方はゴールドマンで測ってもらうようにしてみてはどうでしょうか。
その眼圧測定おいて大切なことは角膜の厚さです。
角膜の厚みとはこの部分
です。
③眼圧は季節や測る時間帯、朝や夕方などによって影響をうけますが、それだけでなく角膜の厚みに影響を受けます。端的に言うと、角膜が厚ければ眼圧は高く評価され、角膜が薄ければ眼圧は低く評価されることになります。日本人の平均の角膜の厚さは520μm

ですが、角膜がこの値より20薄いか厚くなるだけで1ぐらい眼圧は変わります。例えば角膜の厚さが600を超えるような方は眼圧が23、24と高くでることがあっても角膜の厚さを補正すると20以下の正常眼圧になります。この場合角膜が厚くて眼圧が高く出ているだけなので視神経に緑内障の変化がなく正常であれば、薬も使わず経過をみていくということになります。
逆に眼圧が9ものすごく低いけど角膜の厚さが400ぐらいだった場合、補正すると15ぐらいになるので決して低いわけではないということになります。注意したいのはレーシックをされている方です。レーシックは角膜を削って薄くなっているので、眼圧が非常に低くでます。その場合補正して経過をみていくことが大切になります。
角膜の厚みは眼科では測定できるところが多いと思いますが、そのような機械がない眼科もあります。気になる方は眼科の先生に聞いてみるといいと思います。
④緑内障になると眼圧を下げる点眼薬で経過観察をします。どの程度眼圧を下げなくてはならないのかというと人それぞれ違うが答えになりますが、1つの目安として初期なら2割、中期以降は3割程度下げることが目標になります。これは海外の大規模な研究で3割下げれば8割の方は進行が止まるという研究データに基づいています。基本的に低ければ低いほどよいということになりますが、ただしむやみやたらに下げなければならないかというとそうではありません。
眼圧が18ぐらいでも視野の進行が止まる方もみえますし、12ぐらいで低くても進行する方もみえます。薬の数が多くなるほど目だけでなく全身への副症状も出やすくなりますし、必要最低限の目薬を続けることが治療の基本です。その人にとって適切な眼圧はいくつなのか、すぐに分かればいいんですが、患者さん一人一人違うため経過をみて判断していくことになります。これには時間がかかります。正常眼圧緑内障は進行が遅いので2-3年では分かりません、通常5年ぐらいかかると思います。
目安としては今お話しした無治療の状態から2割、3割下げた眼圧の値になってきます。
そのため緑内障診療は無治療の眼圧をきちんと把握することがとても重要となります。
⑤眼圧がよく下がる方だと一桁になることもあります。正常の眼圧は10-21です。8や9になると、正常値より低い値になります。そうなると時々眼圧下がりすぎていますが、大丈夫ですかと心配になる方もおられますが、特に問題はありません。
問題になる場合は3以下になるとさすがに眼球の形態を維持できなくてしぼんでしまうことがあります。低眼圧黄斑症、または脈絡膜剥離といいますが、目の奥の網膜が剥がれたり、黄斑の機能が失われて物が歪んでみえたりする可能性があります。
しかし、ここまで下がるのは目薬だけではありえません。
例外は手術が行われる場合です。
⑥緑内障手術は大きく分けて二通りあります。①流出路再建術と➁濾過手術です。流出路再建術はトラベクロトミーというものです。線維柱帯の目詰まりを切開してお水の排出促進を目的とした手術です。中期までの緑内障患者さんに対して行われることが多くて、比較的低侵襲な術式で、重篤な合併症のリスクも低いです。こちらの手術は眼圧の下がり方が強くないので、低くなりすぎて問題になることはまずありません。一方で濾過手術

は人工的に目の外にお水の排出路を作るので眼圧はかなり下がります。緑内障がだいぶ進行した方にはよい手術ですが、下がりすぎて低眼圧によって目のに影響が出る場合があります。
緑内障手術は白内障手術と違ってよくするものではないのでできるだけ避けたいのですが、このように緑内障の状態をみながら点眼薬と手術、それぞれの組み合わせでなりたっています。
まず自分の緑内障はどのタイプの緑内障で、無治療の眼圧はどのくらいで、どの程度眼圧を下げる必要があるか知っておくことが大切です。
緑内障のことを詳しく知りたい方は、絶賛好評発売中「緑内障に効くたった二つの習慣」お読みください。カラーページで結構読みやすいと思います。色々詳しく書いてあります、
今回の話をまとめますと
- 眼圧は房水というお水の量によって決まります。
- 正常眼圧緑内障はお水の排出、特に主流出路での流れが悪いことで知られています。
- 眼圧を最も下がる可能性があるものは副流出路を刺激するものでプロスタグランジン製剤が強力です。
- 空気で測る眼圧で高すぎる場合は眼科医が測る接触型で測ってもらいましょう。
- 眼圧は角膜の厚さに影響します。
という5点です。
眼圧が高くならないように日常生活で気を付ける事は何かありますかともよく聞かれます。500mlのペットボトルを一気に飲んだり、うつ伏せ寝で眼球を圧迫させる行為は眼圧を上げる事があるので、気を付けた方がいいかもしれませんが、あまりそのような事をされる方はいないと思いますので、特別神経質になる必要はありません。それより緑内障は長期間治療が必要になるので、きちんと通院して目薬をさすことがなにより大事です。
今回は眼圧に関してお話しさせていただきました。
(2024.8.27)

