緑内障とは
緑内障とは、目に入ってきた情報を脳に伝える「視神経」がダメージを受けることで、視野が徐々に狭くなっていく病気です。
白内障ほど認知度は高くありませんが、実は非常に多い病気で、40歳以上の約5%、60歳以上では約10%の方が緑内障を患っていると言われています。
「緑内障=失明」と不安になる方もおられるかもしれませんが、緑内障による失明率は非常に低く、早期に発見して適切な治療を行えば、生涯にわたって視野と視力を維持することが可能な病気です。
ただし、緑内障の厄介な点は、初期~中期ではほとんど自覚症状がないため、気づかないうちに進行してしまうこと。そして、治療をやめてしまう方が多いということです。
現在の医療では、一度傷ついた視神経や失われた視野を元に戻すことはできません。そのため、できるだけ早く発見し、治療を始めることが何よりも重要です。
当院では、たとえ別の目の病気で受診された場合であっても、すべての患者さまの視神経を丁寧に観察し、緑内障を見逃さない診察を心がけています。

緑内障の検査
視力検査
視力検査は、緑内障に限らず、あらゆる目の病気の診断に用いられる基本的な検査です。しかし、緑内障という病気に関しては、視野欠損が進行しても視力は比較的保たれることが多いという点が重要です。
つまり、末期の緑内障であっても、視力検査では1.2や1.5といった良い結果が出ることも珍しくありません。これは、緑内障は視野(見える範囲)が徐々に狭くなる病気であるのに対し、視力検査は主に目の中心部の視力を測る検査であるため、視野が狭くても中心部の視力が保たれていれば、検査結果に反映されないからです。そのため、視力検査の結果だけでは、緑内障の有無や進行度合いを正確に判断することはできません。

眼圧検査
眼圧の正常値はおおよそ10~21mmHgとされています。
緑内障と聞くと「眼圧が高い病気」というイメージを持たれる方が多いかもしれません。
しかし日本人に多いのは、眼圧が正常範囲であるにもかかわらず発症する「正常眼圧緑内障」です。
そのため、健康診断などで「眼圧が正常だったから、自分は緑内障ではない」と安心するのは禁物です。眼圧が正常でも、緑内障のリスクは十分にあります。
緑内障と診断された際にまず行うべきことは、「治療前のデータを正確に把握すること」です。
特に重要なのが、無治療時の眼圧(治療を始める前の眼圧)です。
目標とする眼圧(治療後に目指すべき眼圧の値)は、治療前の眼圧の高さや視野障害の程度によって決まります。
眼圧は常に一定ではなく、さまざまな要因で変動します。1日の中でも最大で6mmHgほど変動しますし(日内変動)、冬場は眼圧が高くなる傾向があります(季節変動)。
また体位によっても眼圧が変わります(体位変動)。
このように眼圧は大きく変動するため、1回の測定だけではその方の本来の眼圧を正しく評価することはできません。
そのため当院では、治療開始前に眼圧を複数回測定し、無治療時の眼圧の傾向を正確に把握するようにしています。治療前の眼圧の状態をきちんと把握することは薬物の継続や追加、変更を決定する際に重要な根拠になります。
眼底検査
緑内障の眼底検査は、目の奥にある「眼底」と呼ばれる部分の状態を調べる検査で、緑内障を診断するうえでとても大切な検査です。緑内障の眼底検査では、次のようなことを確認します。
■ 視神経乳頭の中央のくぼみが拡大していないか【乳頭陥凹】

■ 視神経からの出血【乳頭出血】
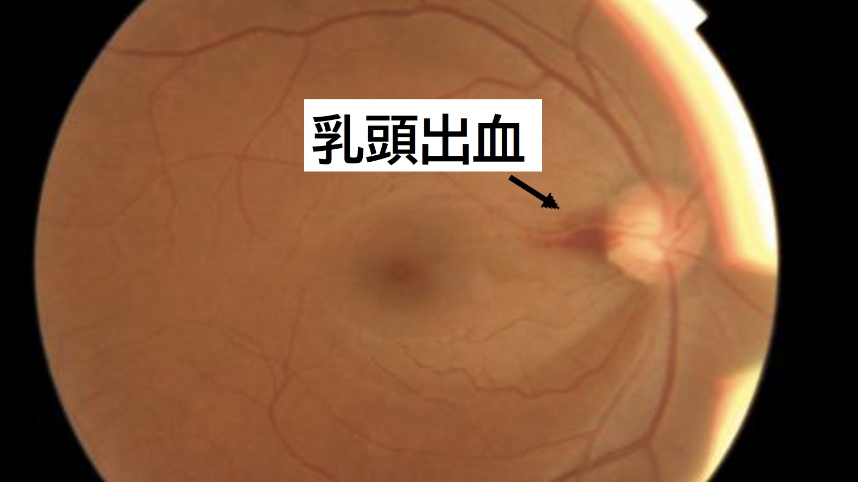
■ 視神経がどれくらいダメージを受けているか【視神経線維層欠損】
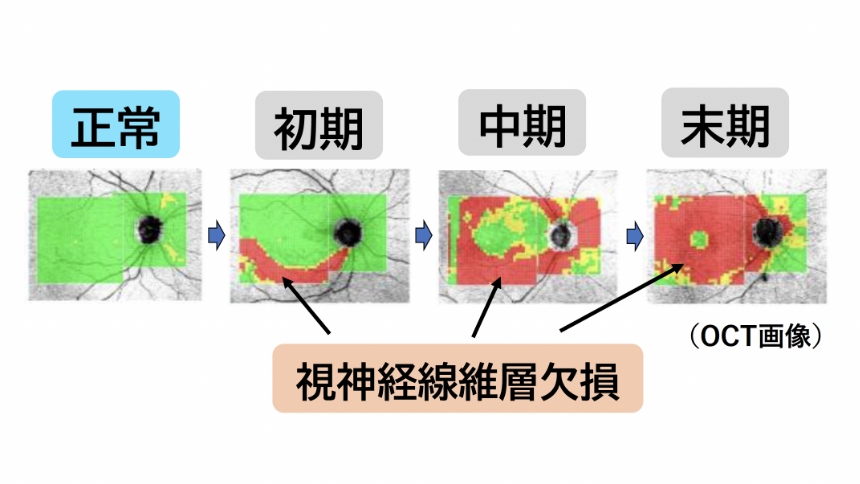
緑内障の眼底検査には、直接観察するものや、眼底カメラで写真を撮る方法などがあります。緑内障の診断では、眼底検査にくわえて、眼圧の検査や隅角検査、視野検査、OCTという画像検査なども行い、それらの結果をあわせて、その方に合った治療方法を考えていきます。
OCT検査とは
緑内障におけるOCT検査(光干渉断層計)は、目の奥にある網膜の断面を高精細に撮影する検査です。
視神経の状態や網膜の厚みを詳しく調べることができ、緑内障の診断や進行の確認に非常に役立ちます。この検査の大きな特徴は、従来の眼底検査では見つけにくかった初期の緑内障を発見できるようになったことです。
さらに、専用の解析プログラムを用いることで、過去のデータと比較しながら視神経の変化を追うことができ、進行の有無を正確に把握することも可能です。OCT検査は、緑内障だけでなく、糖尿病網膜症や加齢黄斑変性などの網膜疾患の早期発見や治療方針の決定にも有用で、現代の眼科診療には欠かせない検査となっています。

視野検査
視野検査は、緑内障の進行状況を把握するために非常に重要な検査です。
病気の初期から定期的に行うことで、見える範囲(視野)がどのように変化しているかを確認します。
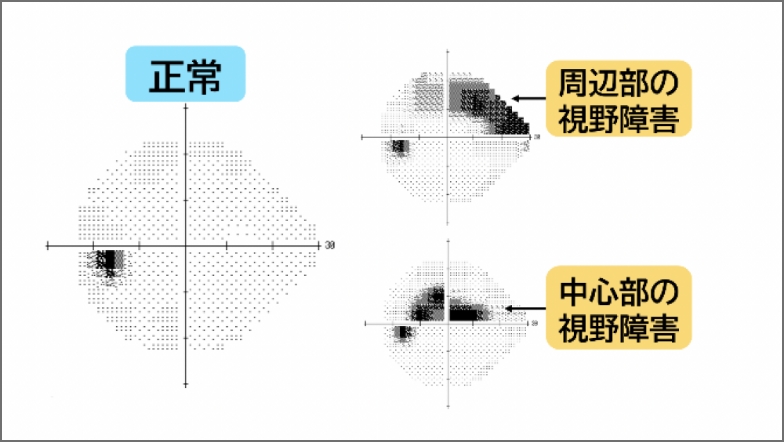
- 視野のどこに異常が現れているか
(例:中心部分の視野障害/周辺部分の視野障害)
- 異常が進行して広がっているかどうか
(例:同じ箇所の欠損が時間とともに拡大している)
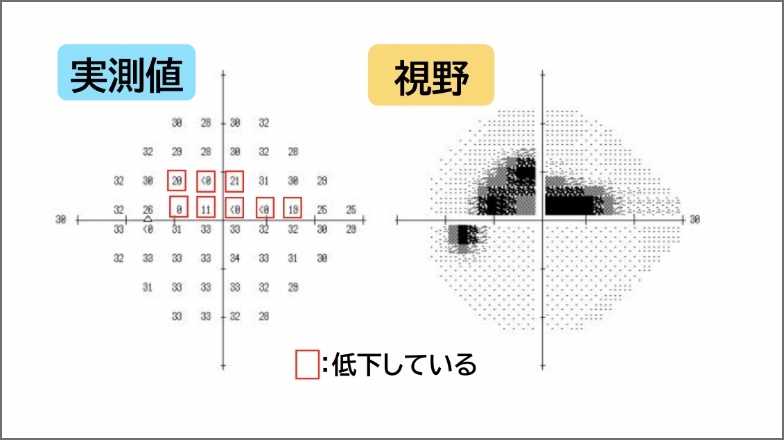
- 視野の感度(見えやすさ)が低下しているかどうか
(実測値を通じて感度の変化を評価)
26〜30dB
20〜25dB
15〜19dB
<15dB
0dB
やや低下、正常範囲のこともある
軽度視野異常の可能性(年齢と部位によっては正常)
中等度視野異常が疑われる
高度視野障害の可能性(特に中心付近であれば臨床的に重要)
測定不可(暗点/感度がほぼ無い)
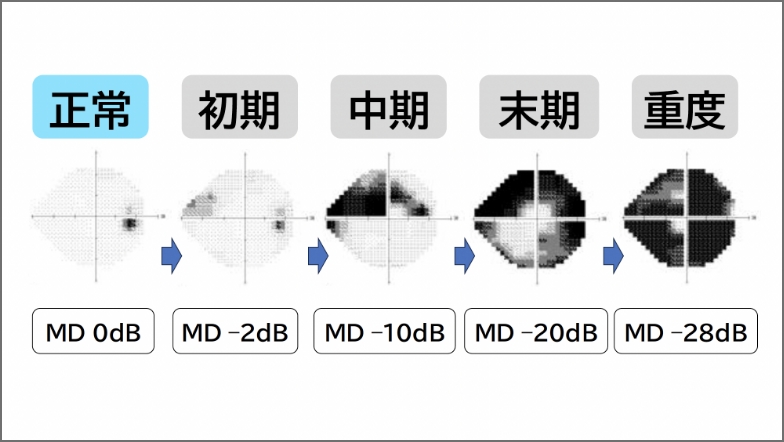
視野検査の結果は、MD値(mean deviation)という数値で表されます。
これは、同年代の正常な視野と比べて、どれだけ視野が低下しているかを示す指標です。
- 正常な視野:0dB(デシベル)以上
- 数値がマイナスになるほど、視野障害が進行していることを意味します。
MD値による緑内障の病期分類
| 病期 | MD値 | 状態 |
| 初期 | 0 ~ -6dB | 自覚症状はほとんどなく、見え方にも影響が少ない状態です。 |
| 中期 | -6 ~-12dB | 視野の一部に欠けや異常が現れ始める段階です。 |
| 後期 | -12dB以下 | 視野の欠けが広がると、日常生活に影響が出ることもあるため、必要に応じて治療を強めることがあります。 |
MD 値の変化を時系列で追っていく(MD スロープ) ことで、 進行の速さや治療効果の有無も判断できます。
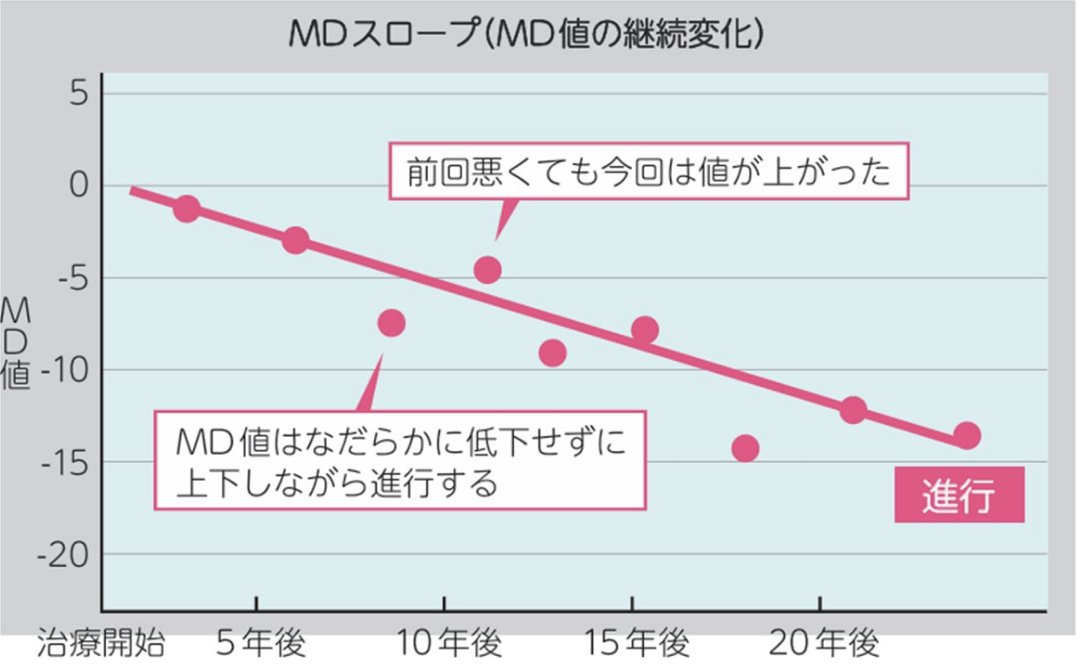
緑内障がどれくらい進んでいるのか、早く悪くなっているのか、それとも止まっているのか。それを数字で教えてくれるのが“MDスロープ”です。とても大事なポイントです。
■ 視野検査がきちんと行えているか
視野検査の結果がどれくらい正確かを判断するために、次の3つの数値が表示されます。
固視不良
検査中は中央の光を見続けることが大切です。目が動いてしまうと、正しい視野が測れなくなります。
偽陽性
光が出ていないのにボタンを押してしまった回数です。反応しすぎると、この値が高くなります。
偽陰性
見えるはずの光に反応できなかった回数です。集中力や疲れの影響を受けやすい指標です。
この3つの数値が低いほど、検査結果の信頼性は高くなります。
慣れてくると自然に安定してきますので、リラックスして検査を受けてください。
隅角検査
緑内障のタイプや治療方針を決めるために行う重要な検査です。
「隅角(ぐうかく)」は、目の中の水(房水)が流れ出る出口の部分で、ここが狭くなると眼圧が上がり、緑内障の原因になります。
検査では、特殊なレンズ(隅角鏡)を角膜に軽く当てて、 隅角の広さや異常の有無を直接観察します。痛みはほとんどなく、短時間で終わる検査です。
緑内障の病型の診断や、レーザー治療・手術の適応を判断するうえで欠かせません。
角膜厚測定
眼圧(目の圧力)は、実は角膜の厚さによって測定値が変わることがあります。
通常、正常な角膜の厚さは約520μm(マイクロメートル)ですが、角膜が薄いと、実際の眼圧よりも低く測定されてしまう傾向があります。
たとえば、角膜がもともと薄い方が眼圧を下げる目薬を使っている場合、測定上は眼圧が十分下がっているように見えても、実際はまだ高めの状態が続いている可能性があります。
その結果、気づかないうちに緑内障が進行してしまうこともあるのです。そのため、角膜厚を測定して、眼圧の補正を行うことがとても大切です。
緑内障診断について
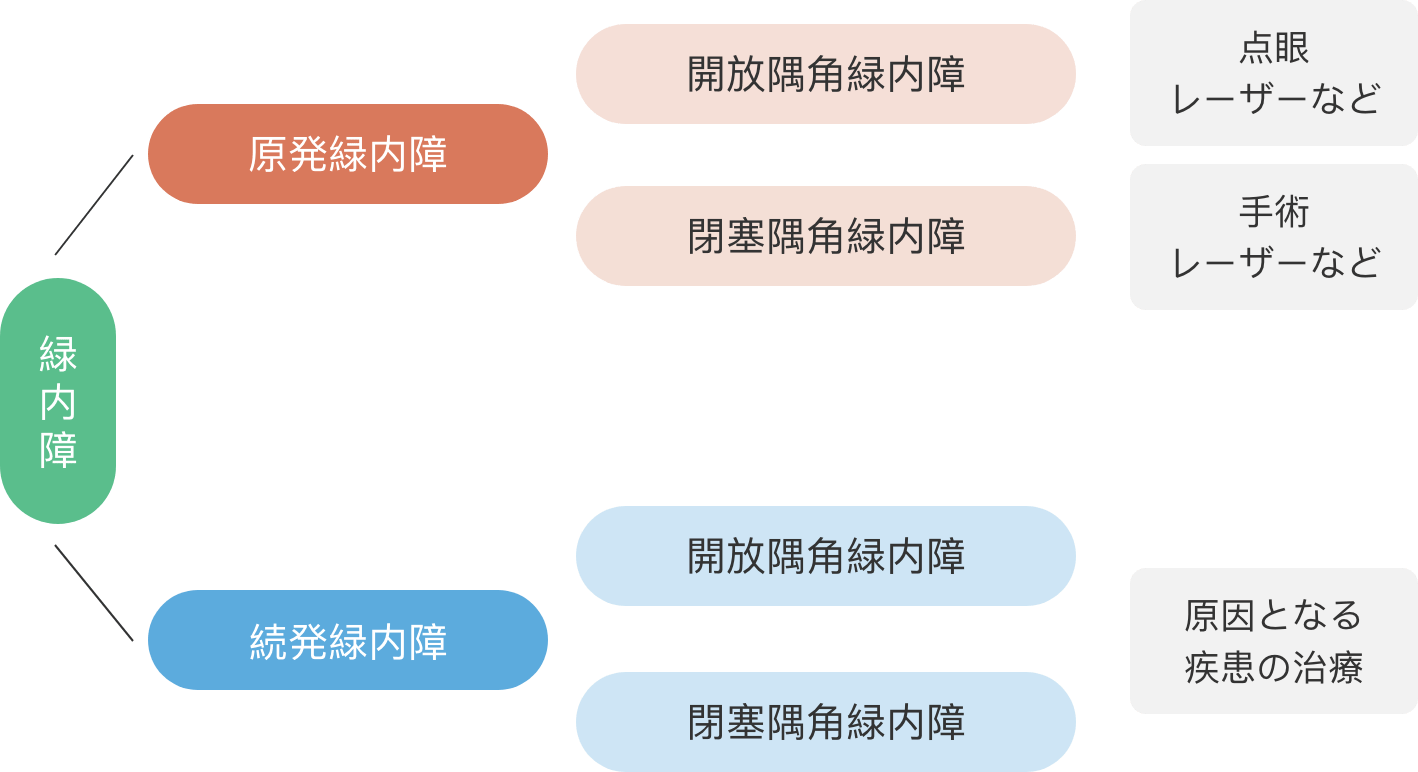
一口に「緑内障」といっても、実はさまざまな種類があり、大きくは「原発緑内障」と「続発緑内障」に分類されます。「原発緑内障」とは、緑内障の原因となる他の眼の病気がないタイプで、いわゆる「典型的な緑内障」です。一方、「続発緑内障」は、他の病気や外的な原因によって眼圧が上がり、それに伴って発症するタイプです。
たとえば、糖尿病網膜症、ぶどう膜炎、ステロイド薬の長期使用、目のけが(外傷)などが原因となることがあります。
さらに、目の中を循環する「房水(ぼうすい)」というお水の出口である隅角(ぐうかく)の形によっても、「開放隅角緑内障」と「閉塞隅角緑内障」に分けられます。
緑内障の病型を明確にすることはとても重要です。
なぜなら、緑内障のタイプによって眼圧が上昇するメカニズムが異なり、それに応じて治療方針も大きく異なるからです。開放隅角緑内障では、目薬による眼圧コントロールが基本となります。一方、閉塞隅角緑内障では、手術やレーザー治療で隅角を広げる治療が中心となります。続発性緑内障の場合は、まず原因となっている眼の病気の治療を優先します。
そのため、まずはご自身の緑内障がどのタイプにあたるのかを正しく知ることがとても大切です。
緑内障治療

緑内障の治療では、まず明らかな原因がある場合には、それを取り除くことが基本となります。そのうえで、眼圧を下げることが唯一、科学的に有効とされている治療法です。
眼圧を下げる方法としては、現在、次の3つの治療があります。
基本的には、まず①薬物治療から始め、効果が不十分な場合には②レーザー治療、さらに必要があれば③手術治療へと進めていきます。
ただし、患者さんによっては点眼薬に対するアレルギーがある場合や、全身状態の問題から薬が使えないこともあり、そのようなケースでは最初からレーザーや手術を選択することもあります。また、症例によっては、初めから手術が必要となる場合もあります。
さらに、緑内障の種類によっては、レーザー治療によって逆に炎症が強くなり、眼圧が上昇してしまうタイプもあるため、どの治療が合っているかは、状態を見ながら丁寧に決めていきます。
いずれの治療でも、病状に合った方法を選び、その目的やリスクについて正しい説明を受けることが大切です。

薬物治療
緑内障の治療は、まず1種類の点眼薬から始め、眼圧の下がり具合を見ながら、作用の異なる点眼薬を順に追加していきます。また、2つの薬が1本にまとまった「配合薬(配合点眼薬)」を使うこともあります。緑内障治療で特に注意が必要なのは、目薬をさしても治療効果が実感しづらいという点です。視力が良くなったり、症状が軽くなるわけではないため、「効いていないのでは?」と感じて、自己判断で治療を中断してしまうことがあります。
しかし、緑内障は進行を止めることはできても、いったん失われた視野は元に戻すことができません。治療の目的は「これ以上悪くしないこと」であり、効果は眼圧の値や視野検査の結果によって判断されるものです。途中でやめず、継続することが非常に大切です。
また、点眼薬は長期間にわたって使うことが多いため、副作用にも注意が必要です。薬の種類によっては、瞼の炎症やアレルギー(瞼のかゆみや充血など)が出ることがあり、その場合は他の薬に変更することになります。
さらに、一部の点眼薬では、喘息や不整脈など全身に影響する副作用が出ることもあります。
そのため、使用前には全身の健康状態を把握しておくことが重要です。
レーザー治療
緑内障では、眼の中で作られた水(房水)が外へ出ていく出口が詰まることで、眼圧が上がってしまいます。レーザー治療は、この詰まった出口を広げたり、別の流れ道を作ったりすることで、眼圧を下げることを目的としています。手術と考え方は似ていますが、レーザー治療は身体への負担が少なく、外来通院で短時間に受けられるという大きなメリットがあります。
たとえばSLT(選択的レーザー線維柱帯形成術)というレーザー治療では、今まで使っていた点眼薬の数が減ったり、一時的に点眼が不要になるケースもあります。
ただし、時間が経つと効果が薄れて再び眼圧が上がることがあるため、再治療が必要になる場合もあります。また、SLTは15mmHg以下の低眼圧の方には効果が出にくいとされています。
一方で、閉塞隅角緑内障と呼ばれるタイプでは、急に眼圧が上がって激しい痛みを引き起こす「急性発作」が起こることがあります。このタイプの緑内障では、レーザー虹彩切開術(LI:Laser Iridotomy)という治療で、事前に急性発作を防ぐことが可能です。(※ただし、近年では閉塞隅角緑内障に対して 白内障手術のほうが推奨されるケースもあります)
いずれにしても、レーザー治療が最善の選択でない場合もあるため、医師からの十分な説明を受けてから治療を決めることが大切です。
緑内障手術

緑内障の手術にはさまざまな方法がありますが、大きく分けると、
詰まった房水の排出口(線維柱帯)を再び通るようにする方法(流出路再建術)と、
まったく新しい排出口を作って房水を外に逃がす方法(濾過手術)の2つの考え方があります。どちらも眼圧を下げることが目的ですが、そのアプローチは異なります。
たとえば、線維柱帯切開術(トラベクロトミー)は前者にあたります。
これは本来の房水の排出口である線維柱帯を物理的に開き、房水の流れを回復させようとする手術です。侵襲性が低く、合併症も比較的少ない一方で、眼圧を下げる力はやや限定的です。比較的軽症〜中等度の緑内障に適しており、アイステントなどのMIGS(低侵襲緑内障手術)がこのタイプに含まれます。
一方、線維柱帯切除術(トラベクレクトミー)やインプラント手術(エクスプレスシャント、アーメドバルブなど)は後者の考え方に基づいています。
これらは白目の下に「別の房水の通り道」を作り、房水を眼の外へ逃がす新たなルートを確保する手術です。眼圧を強力に下げることができる反面、低眼圧・前房出血・感染など合併症のリスクが高くなります。中等度〜重度の緑内障や、これまでの治療で効果が不十分だったケースで選ばれることが多い手術です。
このように、緑内障手術は眼圧の状態・進行度・全身の健康状態・生活スタイルなどを考慮して、最適な方法を選ぶ必要があります。
一概に「この手術が一番良い」とは言えず、それぞれの手術にメリット・デメリットがあるのが現状です。
■ 新しい緑内障手術
近年登場した新しい緑内障手術のひとつに、プリザーフロー(Preserflo MicroShunt)があります。これは、目の中の房水を細いチューブを通して白目の下(結膜下)に流し出すことで、眼圧を下げる手術です。使われるチューブは長さ約8.5mm、直径0.35mmと非常に小さく、柔らかくて生体にやさしい素材で作られています。
これにより、目への負担をできるだけ抑えながら、眼圧を安定して下げることが期待されます。
従来の濾過手術(トラベクレクトミー)に比べて侵襲が少なく、合併症も少なめで、「低侵襲型濾過手術」ともいわれています。一方で、眼圧を下げる力はややマイルドで、中等度の緑内障や、トラベクレクトミーを避けたいケースに適しているとされています。また、重症例や強い炎症を伴う症例では、十分な効果が得られにくいこともあります。
プリザーフローは「なるべく安全に、でもしっかり眼圧を下げたい」というニーズに応える新しい選択肢のひとつとして注目されています。

院長は、緑内障専門施設で
トレーニングを積んだ
緑内障専門医です。
点眼治療から手術まで、
専門医の視点で丁寧に診察いたします。

緑内障手術に関するよくあるご質問
視野検査の結果には、検査を受ける方の集中力や疲労の程度が大きく影響します。また、ドライアイの状態や白内障の程度によっても、見え方が変化します。
そのため、視野の結果に一喜一憂せず、複数回の検査結果を比較することが大切です。



 058-264-4955
058-264-4955 LINEで予約
LINEで予約