網膜剥離とは網膜が剥がれていき、治療が手遅れになってしまうと失明にまで至る目の怖い病気です。
多いのは裂孔原生網膜剥離というもので早い段階で気づけばレーザー治療といいまして外来で数分で終わる様な治療で済んでしまうのですが、治療が遅れるとレーザー治療では不充分なために硝子体手術という大掛かりな手術が必要になります。手術となると入院、もしくは自宅での安静期間がある程度必要になるので仕事がある人は休まなければなりませんのでできるだけ手術になる状態を避けなければなりません。
★★★
このページの解説は以下のYouTubeでもしています↓
★★★
実際外来で網膜剥離になった患者さんを診ていますと何らか目の異常を自覚しているにも関らわず、受診が遅れて手術にまでなってしまったという方が多いんですね。
私自身も近視で目が悪く明日こそ我が身と思いながら外来診療をしているわけですが、早めに自分の目の異常に気づくために日々気をつけている事があります。
網膜剥離という病気の特徴を踏まえながらをどのような事に気をつけなけらばならないのかという事に関してポイントを4つお話させていただきます。
4つを先に言いますと①飛蚊症、②年齢、➂光視症、④視野のかけ方です。飛蚊症1つとっても出方、性状にポイントがありますし視野のかけ方にもポイントがあります。
まず1つ目は急な飛蚊症の発症です。飛蚊症とは自分にしか見えない黒い点であったり透明なアメーバー状のものなど色々あります。

飛蚊症は加齢性の病気と思われるかもしれませんが、若いうちから見えている方もおられます。飛蚊症の原因は硝子体というゼリー状の物質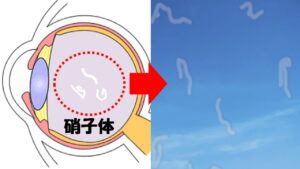
が濁る事で起きる加齢性による変化のものがほとんどではあるのですが、中には生まれつきこの硝子体が少し濁っている方もおられます。単に加齢性変化というわけではなくこのように10代、20代でも若くして自覚される方がおられるんですね。基本的にこのような元々みえていた飛蚊症は生理的なものなので問題はありません。問題なのは急に出てきた飛蚊症で色が黒のように濃くなったものです。
急に出てきてそして色がついるというキーワードはとても大事で何らか病気が起こってしまった可能性があります。裂孔原生網膜剥離という病気は目の中の網膜が破れて一部破れた残骸がパラパラと目の中に落ちてくるんですね。
その組織が目から入ってきた光の影として黒くうつります。
透明なアメーバーみたいな色がついていないタイプの飛蚊症これは元々の硝子体の成分の変化であってあまり病的な意味がないことが多いのですが、色がついた飛蚊症は剥がれた網膜の組織であったりもしくは出血した成分を表したりしています。
そのため色がついた飛蚊症が増加することがあれば注意が必要ですので一度早めに眼科受診していただくことをおすすめします。
2つ目のポイントは年齢です。網膜剥離はどの年齢でも同じ割合で起きるわけではなくて注意する年齢があります。50-60代の年齢は要注意で、特に近視が強い方は40代から注意していてください。
網膜剥離が起きやすい年齢は報告されておりまして、全年齢において50-60歳の方に多いです。何故この年齢に多いのかといいますと後部硝子体剥離という専門的用語になりますが、ようは加齢現象によって起こる目の中の変化が原因になるんです。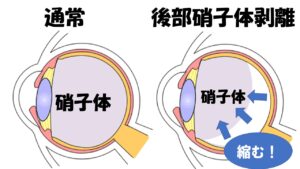
後部硝子体剥離というのはそのままなのですが硝子体という目の中にあるゼリー状の物質が年齢とともに網膜から剥がれていく事をいいます。通常若い方は網膜と硝子体はぴったりくっついているのですが、年齢とともに硝子体は収縮していきます。くっついていたものが綺麗に剥がれていけばいいのですが、剥がれる過程で網膜をなんと一部ひっかいて穴をあけていくことがあるんですね。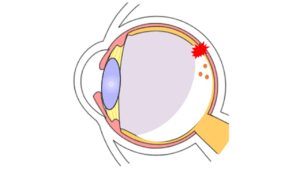
これが網膜剥離のはじまりとなる網膜裂孔の大きな原因なんです。
特に近視の方は注意が必要なんです。近視の方は正常の方より眼球がおおきくなっておりまして組織が引き伸ばされています。引き伸ばされている網膜は正常の方より薄く伸ばされておりまして網膜の構造が弱いんです。このため後部硝子体剥離の影響を受けやすく近視の方は網膜剥離を起こしやすいと言われています。
後部硝子体剥離は通常60歳前後で始まり、数年で完全に網膜から剥がれます。剥がれてしまえばそれからは網膜剥離を起こす原因がなくなるので網膜に穴があいたりするような可能性がぐっと減ります。なので例えば70代から80代の方で飛蚊症の訴えがあった場合、瞳を広げて眼底検査を行うのですが、年齢から後部硝子体剥離は終えていますし網膜剥離の可能性は少ないなと一般的に僕らは考えます。その他の原因としてご高齢になるにつれて高血圧や糖尿病のような慢性疾患をおもちの方が割合として多いので網膜出血やぶどう膜炎のような違う原因による飛蚊症を検討していくことになります。
この後部硝子体剥離は目としては一代イベントの1つで何事もなく終わってしまえばそれでいいのですが、今回お話している網膜裂孔の原因だけでなく黄斑円孔、網膜前膜、眼底出血と様々な病気の原因になりうるもので近視の方は特に注意が必要です。私も目の定期チェックは欠かさずしておりますが、この後部硝子体剥離は私の年齢だとこれから起きる現象なので注意が必要だと思っています。
次に3つ目、光視症という現象も注意が必要です。光視症というのは実際には存在しないのですが、ピカピカしたものが自分の視界に飛びかっている状態です。例えば就寝前に真っ暗な部屋にいるにも関わらずいきなりピカっと稲妻のように光ってびっくりしたという経験をされる方もおられます。このような現象を光視症というのですが、光視症は硝子体が網膜を刺激することによって起きる現象です。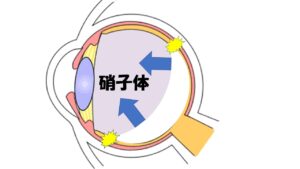
先ほどの後部硝子体剥離とつながってくるのですが、硝子体が網膜から剥がれる際に網膜を刺激して起きる現象として考えられています。これを感じたら後部硝子体剥離が今起きているんだ、網膜剥離が起きるかもしれないなと考えて頂きたいですし先ほどと同じように近視の方は注意が必要です。
そして最後4つ目自分の視界の鼻下側の視界は特に注意していてください。というのが最後のポイントになります。
これは網膜裂孔を起こしやすい場所と関係があります。網膜裂孔が起きやすい場所はどこかというと網膜の耳上側という部位なんです。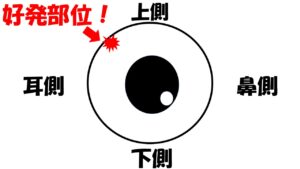
もちろん他の部分でも網膜が破れることがあるのですが、この部位は特に好発しやすい場所として知られています。耳上側の網膜に穴が空くと鼻下側の視界からからいきなり煙がでてきたというような表現をされる方がおられます。
耳上側に穴があくと何故鼻下側に画像として反映されるかといいますと、網膜と実際の画像は反転するからなんですね。

耳上側に該当する視野は鼻下側なんですね。なので耳上側に穴が空くと結果として鼻下側に飛蚊症が強く自覚します。鼻下側を中心に飛蚊症を自覚する方は注意が必要です。更にもう一点追加しますと、網膜の上の方にできる網膜剥離と下側にできる網膜剥離の進展スピードは違います。上側に穴ができるとその部位から網膜が剥がれていくのですが、重力の影響を受けますので上側の方が剥がれるスピードが早いんです。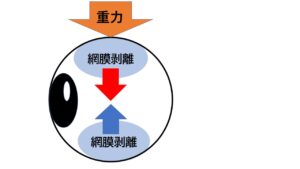
一方下の方にできた穴は剥がれるのは重力に逆らって剥がれていくので上側に穴ができた場合より進むスピードが遅いんですね。すなわちまとめると好発部位は耳上側、上側です。上から剥がれるので剥がれるスピードは早いです。実際にみえる視野としては鼻下側、下側に飛蚊症のような異常視野が出現します。網膜が剥がれますと視野が欠けていくので下側からどんどん上に向って視界が欠けていくんですね。これが一番多い網膜剥離のパターンです。下側からカーテンが上方に引かれるようにみえなくなったというような表現されることが多いのですが、それはこのような理由からなんですね。視野が欠けてきている段階ではすでに網膜が剥がれてきている事を意味しますので欠けてきたらすぐに眼科受診してください。
以上4点お話させていただきました。色々お話させていただきましたので難しい内容があったかもしれませんが今回のお話をまとめますと
①透明の飛蚊症は問題ないことがほとんどですが、色がついた飛蚊症が急に出てきた場合は注意が必要です。
②50-60代が最も網膜剥離が多いです。(近視の方は40代から注意)
➂光視症を自覚したら後部硝子体剥離が起きているため注意な期間と考えてください。
④網膜裂孔の好発部位から鼻下側の視野に注意するようにしてください。
という4点です。
網膜剥離の前段階にはこのような特徴があります。網膜に穴ができて、その穴から水が入っていき剥がれてきます。早い段階で気づけば簡単な処置で済んでしまうのですが、遅れてしまうと手術が必要なだけでなく視覚的な後遺症が残ってしまう場合があります。
受診が遅れてしまう理由として仕事が忙しくて中々受診できなかったとか、片方の目がなんともないから放置していたという理由が多いです。早めに治療すれば何ともなかったのにもったいないなと外来でよく感じていまして今回のお話をさせて頂きました。
手術までの状態にならないように今日お話した内容を意識してセルフチェックしていただけますと幸いです。今回は網膜剥離のポイントを4つお話させて頂きました。
(2022.3.8)

